Лекарства от панических атак: что работает, что нет и чего ожидать
Человеку, который впервые слышит от врача слово «антидепрессант», свойственно испытывать особого рода страх, не имеющий почти ничего общего с реальностью, но имеющий очень много общего с культурными стереотипами. Слово это обросло таким количеством мифов, что даже перечисление самых распространённых из них заняло бы отдельную статью: антидепрессанты якобы «меняют личность», «вызывают зависимость», «превращают в овощ», «убивают эмоции», «подсаживают на себя навсегда». Ни одно из этих утверждений не соответствует действительности — но стоит ли удивляться, что человек, которому и без того страшно, отказывается от препарата, едва увидев его название в рецепте?
С другой стороны, существует и противоположная крайность: люди хватаются за лекарства как за спасательный круг, надеясь, что они решат все проблемы, без необходимости предпринимать какие-либо усилия по изменению своего мышления (которое и является источником страха). Лекарства действительно могут снять тревогу — но они не научит Вас не бояться, не отучать Вас избегать пугающих ситуаций и не покажут, что учащённый пульс — это не инфаркт. А значит после отмены препарата паника с высокой вероятностью может вернуться.
На этой странице я разберу все основные группы лекарств, применяемых при панических атаках: расскажу, какие из них действительно работают и почему, какие работают, но с серьёзными оговорками, а какие не работают вовсе, хотя активно продаются и рекомендуются. Если Вам уже назначено лечение и Вы сомневаетесь, правильно ли оно подобрано, я также объясню, на что обратить внимание и в каких случаях имеет смысл получить второе мнение.
Но прежде всего повторю то, что считаю принципиально важным: подавляющему большинству людей с паническими атаками лекарства не нужны. Первой линией лечения панического расстройства является когнитивно-поведенческая терапия, и около 90% пациентов, прошедших полноценный курс КПТ (10-15 сессий), обучаются справляться с паникой самостоятельно, без медикаментозной поддержки. Подробнее о том, как именно устроена терапия — экспозиции, работа с избеганиями, разбор катастрофических мыслей — читайте на странице про психологическую помощь при ПА.
Содержание
- Когда лекарства действительно нужны
- Антидепрессанты: чего ожидать
- СИОЗС — препараты первого выбора
- Другие антидепрессанты
- Первые недели: почему бывает хуже
- Продолжительность курса и отмена
- Транквилизаторы (бензодиазепины): быстро, но рискованно
- Антипсихотики: тяжелая артиллерия
- Препараты без доказанной эффективности
- Видео: подробно о лекарствах
- Второе мнение
Когда лекарства действительно нужны
Лекарства при паническом расстройстве не являются обязательным компонентом лечения, но бывают ситуации, когда они целесообразны или даже необходимы. В своей практике я рассматриваю назначение медикаментов в следующих случаях:
- Паническое расстройство настолько выражено, что человек не способен выходить из дома, ездить на работу или выполнять минимальные бытовые задачи — то есть жизнь буквально остановилась, и для того, чтобы даже начать психотерапию, нужно сначала хотя бы немного снизить уровень тревоги.
- Параллельно с паникой присутствует выраженная депрессия, которая лишает сил и мотивации для изменений. Человек в глубокой депрессии может быть физически не способен выполнять экспозиции — ему не хватает энергии даже на то, чтобы встать с кровати.
- Человек прошёл полноценный курс КПТ, но эффект оказался недостаточным (это бывает примерно в 10-15% случаев).
- По каким-то причинам качественная психотерапия недоступна (географически, финансово), и медикаменты становятся единственным доступным вариантом помощи.
Важно понимать, что лекарства при панике — это не «вместо терапии», а в дополнение к ней. Антидепрессанты снижают общий уровень тревоги и частоту приступов, создавая «окно возможностей», в котором человек может более эффективно работать с психотерапевтом. Идеальная комбинация — это КПТ плюс медикаменты, назначенные грамотным психиатром. Так себе вариант — это только медикаменты, без какой-либо психотерапии, потому что после отмены препарата паника нередко возвращается, если не были проработаны механизмы, её поддерживающие.
Антидепрессанты: чего ожидать
Антидепрессанты — это единственная группа лекарств, способная на длительный срок вывести Вас в ремиссию от панического расстройства. Они одобрены и широко используются для лечения панических атак по всему миру, и их эффективность подтверждена десятками высококачественных контролируемых исследований.
Начну с развенчания главного мифа: в действительности антидепрессанты не вызывают зависимости. Это не транквилизаторы и не наркотики. Вы не будете «подсажены» на них, у Вас не возникнет потребности повышать дозу для достижения того же эффекта, и Вы не будете испытывать ломку при отмене (хотя синдром отмены при резком прекращении приёма возможен — об этом ниже, и он принципиально отличается от наркотической зависимости).
Развенчание второго мифа: антидепрессанты не «меняют личность» и не делают Вас «другим человеком». Они корректируют дисбаланс нейромедиаторов в мозге, снижая патологическую тревогу. Вы остаётесь собой — просто собой без постоянного страха. Если Вы были весёлым человеком до панических атак, Вы вернётесь к этому состоянию. Если Вы были задумчивым интровертом, Вы останетесь задумчивым интровертом. Антидепрессант не превратит Вас ни в восторженного оптимиста, ни в равнодушного робота.
СИОЗС — антидепрессанты первого выбора
Селективные ингибиторы обратного захвата серотонина (СИОЗС) — это стандарт лечения панического расстройства во всех западных странах. Они сочетают высокую эффективность с относительно мягким профилем побочных эффектов и минимальным риском серьёзных осложнений.
Помимо того, что эти антидепрессанты затормаживают раскалённую амигдалу (ядро в мозге, ответственное за реагирование на опасность), то есть непосредственно снижают тревогу, они также стабилизируют физиологические процессы в организме. В частности:
- Снижают повышенный пульс и выравнивают перепады артериального давления 📉
- Снижают уровень кортизола и, как следствие, все телесные проявления стресса: мышечную скованность, головную боль, чувство усталости, поверхностный сон и т.д. 💆♂️
- Делают тело менее чувствительным к вдыханию углекислого газа. Это важно потому что люди, предрасположенные к ПА обычно реагируют большим адреналиновым возбуждением на повышенное содержание СО2 во вдыхаемом воздухе 🫁
- Уменьшают избыточную моторику кишечника — что актуально для людей, у которых тревога сопровождается диарреей 🧻
- Стабилизируют вестибулярный аппарат, устраняя ощущение головокружения, а также в целом снижают чувствительность к телесным симптомам.
Основные представители:
- Сертралин (Серлифт, Серената, Золофт) — один из наиболее изученных и часто назначаемых СИОЗС. Хороший баланс эффективности и переносимости, низкий риск лекарственных взаимодействий.
- Эсциталопрам (Ципралекс, Элицея, Ленуксин, Селектра) — считается одним из наиболее «чистых» СИОЗС с минимальным количеством побочных эффектов.
- Пароксетин (Рексетин, Паксил) — эффективен, но имеет более выраженный синдром отмены по сравнению с другими СИОЗС, что требует особенно плавного снижения дозы.
- Флувоксамин (Феварин, Рокона) — хорошо изучен при тревожных расстройствах, но взаимодействует с рядом других лекарств.
- Флуоксетин (Прозак) — самый «активирующий» из СИОЗС, может усиливать тревогу на старте больше, чем другие представители группы. Зато имеет очень длительный период полувыведения, что делает его отмену наиболее мягкой.
Выбор конкретного препарата из этой группы определяется, помимо клинической картины, ещё и индивидуальной переносимостью: если один СИОЗС не подошёл, имеет смысл попробовать другой, потому что реакция на разные молекулы внутри одной и той же группы может существенно различаться. Бывает так, что сертралин вызывает у конкретного человека выраженную тошноту, а эсциталопрам в той же ситуации переносится прекрасно — или наоборот. Это момент индивидуального ответа на терапию, предсказать который заранее практически невозможно.
Что касается частоты побочных эффектов, то у нас есть вот такая диаграмма, составленная на основании большого количества исследований:
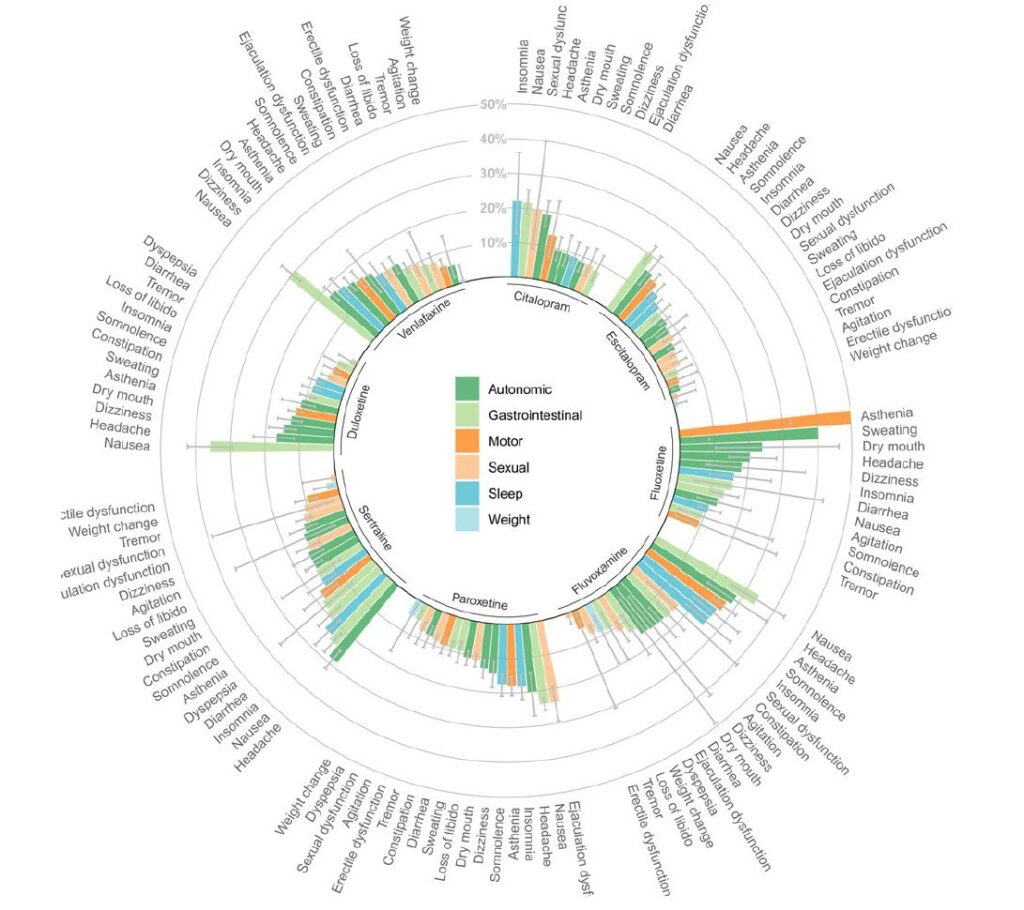
Сравнительная частота побочных эффектов антидепрессантов группы СИОЗС и СИОЗСН. Источник: Cipriani et al., The Lancet, 2018.
Добавлю, что единственный довольно распространенный нежелательный эффект, который может сохраняться в течение всего курса приема антидепрессантов — это влияние на половую сферу. Может снижаться сексуальное влечение, может быть ослаблена потенция. И еще очень частая жалоба — удлинение времени достижения оргазма, а иногда полная и невозможность его достичь. Для одних пациентов это серьезная проблема, которая приводит к отказу от лечения. Другие люди сообщают, что им и так было не до секса, поэтому они готовы потерпеть.
Другие антидепрессанты
Если СИОЗС оказались недостаточно эффективны или плохо переносятся, существуют антидепрессанты из других фармакологических групп:
- Венлафаксин (Велафакс, Венлаксор) — ингибитор обратного захвата серотонина и норадреналина (СИОЗСН); по эффективности сравним с СИОЗС, но чуть сложнее в отмене и может повышать артериальное давление в высоких дозах.
- Кломипрамин (Анафранил) — трициклический антидепрессант; один из старейших и наиболее мощных антидепрессантов для лечения тревоги и паники, но с более заметными побочными эффектами (сухость во рту, запоры, набор веса, сонливость).
- Миртазапин (Ремерон, Каликста) — антидепрессант с выраженным снотворным и противотревожным действием; может быть полезен при сочетании паники с бессонницей, но вызывает повышение аппетита и набор массы тела.
Первые недели приёма: почему бывает хуже, прежде чем станет лучше
У антидепрессантов есть одно свойство, которое регулярно становится причиной преждевременного прекращения лечения: первые две-три недели приёма бывают непростыми. И если Вы к этому не готовы, есть риск, что Вы бросите таблетки в тот самый момент, когда они ещё не успели подействовать.
Вот как это обычно выглядит. Вы начинаете принимать препарат, и в первые дни можете почувствовать: лёгкую тошноту (обычно проходит за 3-5 дней), усиление тревоги (может длиться до двух недель), головокружение, нарушения сна (бессонницу или, наоборот, сонливость), снижение аппетита, лёгкий тремор. У некоторых пациентов панические атаки на старте терапии учащаются. Всё это абсолютно нормальная и хорошо изученная реакция: серотониновая система, на которую воздействует препарат, перестраивается, и в процессе перестройки тревога может временно нарастать.
Именно в этот момент большинство людей бросают приём, решив, что «препарат не подходит» или «стало хуже, значит лекарство вредит». Это самая распространённая и самая досадная ошибка, которую я наблюдаю в своей практике. Начальные побочные эффекты всегда полностью проходят в течение двух-трёх недель, а терапевтический эффект — снижение тревоги и урежение панических атак — начинает проявляться к третьей-четвёртой неделе приёма. Полный эффект развивается обычно к шестой-восьмой неделе.
То есть картина такая: две-три недели неприятных побочных эффектов — и затем месяцы спокойной жизни. Большинство людей, которые пробовали антидепрессанты, но не почувствовали эффекта, на самом деле просто не дождались начала действия и бросили на полпути.
Продолжительность курса и отмена антидепрессантов
Минимальный курс лекарственного лечения при паническом расстройстве составляет 6 месяцев, считая от момента достижения ремиссии (не от начала приёма). Если исчезновение симптомов наступало через два месяца после начала приёма, то пить таблетки нужно ещё минимум полгода после этого. Некоторые международные рекомендации (WFSBP, 2021) советуют 12 месяцев и более, особенно если это уже не первый эпизод панического расстройства.
Отмена препарата всегда должна быть постепенной — в течение нескольких недель, а иногда и месяцев, с плавным снижением дозы, под контролем врача. Резкое прекращение приёма может вызвать синдром отмены: головокружение, так называемые «удары током» в голове (brain zaps), раздражительность, нарушение сна, тошноту. Синдром отмены сам по себе неопасен, но довольно неприятен и может быть ошибочно принят за «возвращение болезни» — что, в свою очередь, запускает новый виток тревоги.
Но повторю, что синдром отмены — это не проявление зависимости. Зависимость предполагает тягу к препарату, желание принять его ради удовольствия, необходимость повышать дозу. Ничего этого при приёме антидепрессантов не происходит. Синдром отмены — это реакция организма на изменение уровня серотонина, и он полностью проходит, если снижение дозы происходит достаточно медленно.
Транквилизаторы (бензодиазепины): быстро, но рискованно
Бензодиазепины — клоназепам, алпразолам, диазепам, феназепам — обладают мощным и быстрым противотревожным эффектом. Таблетка алпразолама способна оборвать паническую атаку в течение 15-20 минут. Именно эта скорость делает их столь привлекательными для пациентов — и столь проблематичными для врачей, понимающих долгосрочные последствия.
Проблема бензодиазепинов — тройная.
Во-первых, они вызывают физическую зависимость. После нескольких недель регулярного приёма отменить их без неприятных (а иногда и опасных) симптомов отмены уже нельзя. Отмена бензодиазепинов после длительного приёма — это серьёзная медицинская процедура, которая требует постепенного снижения дозы в течение нескольких месяцев и может сопровождаться сильнейшей тревогой, бессонницей, тремором, а в тяжёлых случаях — судорогами.
Во-вторых, они вызывают толерантность: со временем для достижения прежнего эффекта требуются всё бо́льшие дозы. Таблетка, которая раньше успокаивала на весь день, через месяц действует три часа, через два месяца — час.
В-третьих — и это, пожалуй, самое важное с точки зрения лечения паники — они поддерживают ту самую убеждённость в опасности, с которой призвана бороться психотерапия. Если Вы знаете, что в кармане лежит таблетка, способная «спасти» Вас от панической атаки, Вы продолжаете верить, что паника — это нечто, от чего нужно спасаться. А это прямо противоположно тому, чему учит КПТ. Бензодиазепин — это не лекарство от паники, это костыль, который не даёт сломанной ноге срастись.
В международных рекомендациях бензодиазепины при паническом расстройстве допускаются только как временная мера (на несколько недель), пока антидепрессант ещё не начал действовать. Длительный приём бензодиазепинов при панике — это не лечение, а ловушка.
Антипсихотики: тяжелая артиллерия
Небольшие дозы антипсихотиков (нейролептиков) — Кветиапин (Сероквель), Сульпирид (Эглонил), Рисперидон (Рисполепт) — иногда назначаются при тревоге и панике, особенно в России и странах СНГ. Они действительно способны оказывать противотревожный эффект и не вызывают зависимости. Однако у них есть существенные недостатки: выраженная сонливость в дневное время (а панические атаки чаще всего случаются именно днём, что делает приём антипсихотика практически несовместимым с нормальной дневной активностью), влияние на обмен веществ (набор массы тела), повышение уровня пролактина в крови. По совокупности плюсов и минусов антипсихотики не являются препаратами первого и даже второго выбора при панике — к ним стоит обращаться лишь тогда, когда антидепрессанты по каким-то причинам недоступны.
Препараты без доказанной эффективности
Отечественная фармацевтическая промышленность давно славится количеством производимых и вбрасываемых в аптеки безрецептурных «успокоительных», которые не прошли полноценных клинических испытаний, но зато имеют многомиллионные рекламные бюджеты. Мизерные группы испытуемых, проплаченные публикации, сотни миллионов рублей, вложенных в продвижение среди врачей и пациентов — на этом фундаменте держится рынок российских «уникальных разработок». Остап Бендер знал четыреста сравнительно честных способов отъёма денег; к ним можно смело добавить следующие:
- Тенотен и другая гомеопатия — таблетки, не содержащие ничего, кроме сахара. Принцип действия гомеопатии противоречит базовым законам химии и физики, и ни одно крупное исследование не подтвердило её эффективности в сравнении с плацебо. Государственные органы здравоохранения Великобритании, Австралии, Германии и ряда других стран официально признали гомеопатию неэффективной.
- Афобазол, Адаптол, Селанк — препараты с неясным механизмом действия и недоказанным эффектом. Не применяются и не признаются нигде за пределами стран бывшего СССР. Ни один из них не включён ни в какие международные рекомендации по лечению тревожных расстройств и не упомянут ни в одном авторитетном медицинском справочнике.
- Фенибут — препарат с непредсказуемым эффектом и накопленными данными о злоупотреблении, зависимости и тяжёлых побочных явлениях, вплоть до комы. Запрещён к свободной продаже в ряде стран.
- Глицин — аминокислота, входящая в состав белков, которые Вы ежедневно употребляете в пищу. Почему она в виде подъязычной таблетки должна влиять на тревогу — загадка, на которую нет удовлетворительного ответа. Количество глицина в одной таблетке ничтожно по сравнению с тем, что Вы получаете из обычного куска мяса.
- Мексидол, Мильгамма, Магне B6, «ноотропы» (пирацетам, ноотропил, церебролизин, кортексин) — препараты, якобы «улучшающие метаболизм мозга» и «нормализующие работу нервной системы». Концепция улучшения метаболизма мозга звучит красиво, но не подкреплена ни одним качественным исследованием и не имеет ясного научного содержания.
- Витамины — не имеют и не могут иметь никакого эффекта на тревогу у людей без витаминодефицита. Если кардиолог или невролог назначает Вам витамин B при панических атаках — это повод задуматься о компетентности специалиста.
- Корвалол, валокордин — содержат фенобарбитал (барбитурат), вызывающий зависимость. Запрещены к свободной продаже в большинстве стран мира. В России до недавнего времени продавались без рецепта и широко используются «для сердца», хотя к кардиологии не имеют никакого отношения.
Видео: подробно о лекарствах при панике
Максимально подробное описание тактики лекарственного лечения панических атак Вы можете посмотреть в моём видео:
Второе мнение: если Вы сомневаетесь в назначениях
Фармакология тревожных расстройств — область, в которой, к сожалению, далеко не каждый врач ориентируется на актуальные международные стандарты. Нередко случается, что неврологи назначают «курсы» ноотропов и мексидола, участковые психиатры выписывают феназепам на длительный срок, а терапевты рекомендуют афобазол и персен. Всё это не только бесполезно, но и откладывает момент, когда Вы получите реальную помощь.
Вот несколько «красных флагов», которые могут указывать на некорректное назначение:
- Вам назначен бензодиазепин (феназепам, клоназепам, алпразолам) на срок более 4 недель
- Вам назначены «ноотропы», фенибут, витамины или гомеопатия в качестве основного лечения панических атак
- Вы принимаете три и более препаратов одновременно, и Вам непонятно, зачем каждый из них нужен
- Лечение длится уже несколько месяцев без заметного эффекта, но врач не пересматривает тактику
- Врач не обсуждал с Вами психотерапию как основной метод лечения
Если Вам уже назначено медикаментозное лечение и Вы не уверены в его адекватности, я могу дать второе мнение в рамках дистанционной консультации. Мы разберём, какие из назначенных Вам препаратов имеют доказательную базу, какие нет, нужно ли что-то менять и как это сделать грамотно и безопасно. Это также актуально, если Вы хотите прекратить приём лекарств и перейти к психотерапии — отмена некоторых препаратов (в первую очередь бензодиазепинов) требует медицинского сопровождения.
Что дальше
📖 Как устроено лечение без лекарств
КПТ, экспозиции, работа с избеганиями — подробно на странице про лечение.
🩺 Получить второе мнение
Разберём Ваше назначение, обсудим тактику отмены или замены препаратов. Записаться на консультацию.
📋 Бесплатный PDF-гайд
Памятка по паническим атакам — в телеграм-боте.
Все свежие научные данные по лечению ОКР и тревожных расстройств — в моём телеграм-канале.

